DENTISTAS
Salud Oral y Mental
Salud Oral y Mental
La caries dental, la periodontitis grave y la pérdida dentaria son las principales enfermedades bucodentales que permanecen sin tratar en unos 3.500 millones de personas, lo que refleja que la salud bucodental es un reto sanitario subestimado e infravalorado a nivel mundial. En 2017, la carga mundial de todas las enfermedades bucodentales alcanzó los 18,3 millones de años vividos con discapacidad (años de vida ajustados en función de la discapacidad por afecciones bucodentales), lo que representa un aumento del 19,9% desde 1990, mientras que la carga económica mundial es de 544 000 millones de dólares, 187 000 millones de los cuales se deben a pérdidas de productividad.
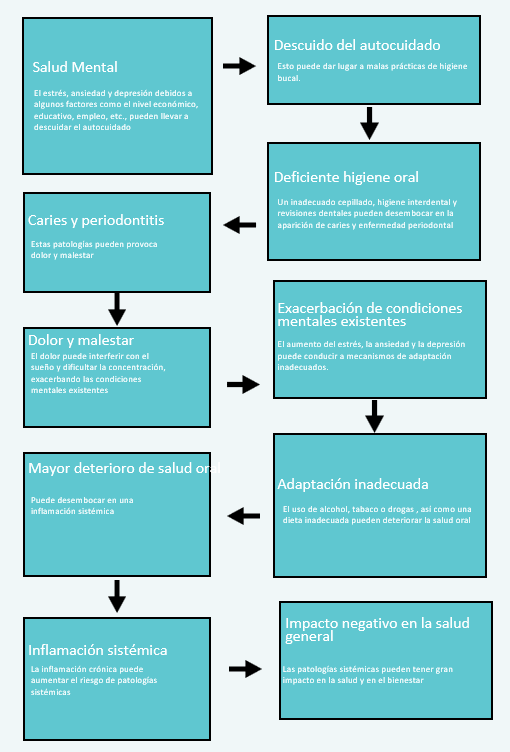
Los costes indirectos, como las pérdidas de productividad, pueden atribuirse a la influencia de la salud bucodental en el retraimiento social y el aislamiento, el dolor y la reducción de la capacidad masticatoria, la baja autoestima, la falta de concienciación sobre la salud bucodental y la desconfianza en los proveedores de atención sanitaria dental. Las personas con trastornos mentales pueden considerarse un grupo vulnerable debido a estas influencias. Además, la salud bucodental repercute en la salud general; existe una clara evidencia de su estrecha relación con las enfermedades coronarias y respiratorias, los accidentes cerebrovasculares y la diabetes, entre otras. Tales afecciones son comorbilidades frecuentes en quienes padecen trastornos mentales. Los estudios señalan numerosas asociaciones entre problemas bucodentales y de salud mental: erosión dental en los trastornos alimentarios anorexia y bulimia, síndrome de boca ardiente en la ansiedad y la depresión, caries dental debida al elevado consumo de azúcar, y mayor incidencia de enfermedad periodontal debido a una higiene deficiente y al tabaquismo excesivo, y mayor riesgo de disfunción de la articulación temporomandibular.
La sospecha de trastornos mentales debe plantearse en la consulta dental cuando se observen presentaciones atípicas de enfermedades orales comunes, o de enfermedades orales poco comunes. Afecciones comunes como la pérdida de sustancia dental superficial pueden atribuirse a una serie de trastornos mentales en función de sus representaciones. Las erosiones dentales están presentes en el 38% de los pacientes con un trastorno de la conducta alimentaria. Las superficies dentales palatinas suelen verse afectadas debido a los vómitos autoinducidos, en contraste con las erosiones labiales comunes debidas al consumo extrínseco de bebidas ácidas. En muchos casos, el bruxismo está presente en situaciones de ansiedad o depresión. El bruxismo puede provocar la pérdida vertical de sustancia dental, mientras que la pérdida de la superficie labial debida al cepillado frenético de los dientes suele estar relacionada con el trastorno obsesivo-compulsivo (TOC). La xerostomía, sensación de boca seca, y la hiposalivación se asocian a los antidepresivos y los psicóticos. Por ejemplo, los antidepresivos tricíclicos pueden reducir a la mitad la tasa de salivación de una persona. La sequedad bucal aumenta el riesgo de caries dental y eleva el riesgo de infecciones por cándida albicans.
¿Cómo influyen la una en la otra?
¿Cómo influye la salud mental en la salud bucodental?
La ansiedad
La ansiedad se desencadena en presencia de una sobreactivación de una amenaza reconocida o de una evaluación errónea del peligro, lo que conduce a una reacción de lucha o huida excesiva e inadecuada. Estas respuestas de miedo irracional provocan un amplio abanico de síntomas: miedo a perder el control o a la muerte, disminución de la concentración, confusión elevada, deterioro de la memoria, taquicardia, dificultad para respirar, dolores torácicos, síncope, etc. Las personas con ansiedad tienden a evitar las situaciones desencadenantes. Existen varios subtipos de ansiedad, uno común es la ansiedad dental o miedo dental. La versión más grave se conoce como odontofobia, un miedo o aversión extremadamente irracional a las situaciones relacionadas con los dientes. Un metaanálisis reciente estima que la prevalencia global de la ansiedad dental en niños y adolescentes es del 23,9%. El 36,5% de los preescolares, el 25,8% de los escolares y el 13,3% de los adolescentes manifestaron ansiedad dental. La ansiedad dental es frecuente, mientras que la fobia dental afecta a una proporción menor de la población, alrededor del 10% a nivel mundial. La ansiedad y la fobia dentales repercuten negativamente en la salud bucodental y el bienestar general y dificultan los tratamientos dentales necesarios. Para estos pacientes, es fundamental que el profesional ofrezca un entorno seguro y de confianza, y utilice una serie de enfoques: información, mostrar-hacer-declarar, habilidades de afrontamiento, terapia cognitivo-conductual, tratamiento preventivo y mínimamente invasivo. En algunos casos puede ser necesario recurrir a especialistas, tanto médicos como dentales, o psicólogos, con o sin sedación con óxido nitroso o benzodiacepinas, o incluso anestesia general en casos extremos.
Depresión
La depresión es, junto con la ansiedad, el trastorno mental más frecuente y una de las principales causas de discapacidad. Los síntomas suelen ser tristeza y pérdida de interés o placer. El compromiso de la función social, que repercute en la educación o el trabajo, es frecuente e implica un riesgo significativo de suicidio.
El papel de las bacterias también puede influir en la relación entre periodontitis y depresión. De hecho, se han descrito diferencias significativas en el microbioma oral de individuos deprimidos. Los taxones difieren entre los sujetos sanos y deprimidos, y se observan niveles elevados de Neisseria spp. y Prevotella nigrescens. Las variaciones en el microbioma oral están asociadas a la depresión en adultos jóvenes. Los estudios en animales respaldan la noción de que la administración oral de lipopolisacáridos o patógenos vivos asociados a la periodontitis provoca un aumento de los marcadores inflamatorios a nivel sistémico, incluido el cerebro, y un comportamiento de tipo depresivo.Se ha sugerido una relación genética. Un estudio ha investigado el papel de los genes y neuropéptidos cruzados en estas dos enfermedades. Se identificó que los neuropéptidos adrenomedulina, factor de crecimiento similar a la insulina 2, prodinorfina (opioide endógeno) y resistina se expresan mutuamente tanto en la periodontitis como en la depresión, desempeñando también un papel en la identificación de la depresión.
Los datos epidemiológicos informan de una tasa de comorbilidad de la depresión del 62,5% entre los pacientes con periodontitis, en comparación con los individuos sanos (38,86%). Varios de los efectos y relaciones de la enfermedad pueden extrapolarse de la periodontitis a la periimplantitis. La periodontitis y la periimplantitis pueden ser factores de riesgo modificables sugestivos de depresión y, de ser así, una simple intervención periodontal y la instrucción en higiene oral pueden prevenir o ayudar en el tratamiento de la depresión.
Enfermedad de Alzheimer
Metaanálisis recientes sugieren una asociación significativa entre la periodontitis y la enfermedad de Alzheimer. De hecho, varios estudios apoyan esta asociación y proponen varias explicaciones, sin embargo, el mecanismo de translocación bacteriana que contribuye a la inflamación sistémica, parece plausible. Esto se ve corroborado por el hecho de que se ha aislado ADN de Porphyromonas gingivalis, uno de los principales patógenos de la periodontitis, en individuos diagnosticados de Alzheimer, así como anticuerpos contra varias bacterias asociadas a la periodontitis. Además, se ha observado una relación entre la gravedad de la periodontitis y la enfermedad de Alzheimer, que se ve corroborada por estudios en animales en los que se administró P. gingivalis vivos o su endotoxina, el lipopolisacárido. Las administraciones dieron lugar a reducciones observables de las funciones de aprendizaje y memoria, y a placas de amiloide-β, un hallazgo histológico típico asociado a la enfermedad de Alzheimer, en el hipocampo de los animales.
En consecuencia, estos hallazgos han inspirado el desarrollo de inhibidores de la gingipaína, que inhiben las proteasas de P. gingivalis. Los inhibidores redujeron la formación de placa, los volúmenes bacterianos y los efectos protectores sobre las células del hipocampo.
En conjunto, la bibliografía sugiere que la periodontitis es un factor de riesgo modificable de demencia, en particular de la enfermedad de Alzheimer, por lo que puede ser objeto de medidas terapéuticas y profilácticas.
Enfermedad de Parkinson
La relación biológica entre la enfermedad de Parkinson y la periodontitis es menos conocida. Sin embargo, algunos estudios informan de una elevada prevalencia de periodontitis entre los pacientes con Parkinson. La enfermedad de Parkinson causa trastornos motores y deterioro cognitivo como consecuencia de la muerte de células neuronales en las neuronas cerebrales productoras de dopamina de la sustancia negra. Los temblores en las manos y la rigidez son síntomas comunes, que dificultan el mantenimiento de una higiene bucal diaria adecuada. Sin embargo, las pruebas epidemiológicas apoyan que la periodontitis aumenta el riesgo de padecer la enfermedad de Parkinson. Se ha observado un efecto protector contra la enfermedad de Parkinson en pacientes que recibieron tratamiento periodontal durante 5 años consecutivos, en comparación con pacientes que no recibieron tratamiento. Los autores especulan que la inflamación iniciada y mantenida por los patógenos asociados a la periodontitis que penetran en el cerebro contribuye en última instancia a la enfermedad de Parkinson.
En el futuro puede ser interesante investigar más a fondo las relaciones y la influencia del tratamiento periodontal en la enfermedad de Parkinson establecida.
Nota: en algunos pacientes con enfermedad de Parkinson, se prescribe la apomorfina sublingual. Esta se ha asociado con diversos problemas bucodentales tales como alteraciones en el paladar, boca seca, ardor en lengua, malestar al tragar y úlceras bucales
Desórdenes bipolares
Se ha informado de que la inflamación crónica es un factor en el trastorno bipolar. Entre 2001 y 2012 se examinó en Taiwán la relación entre el trastorno bipolar y la periodontitis. Para el trastorno bipolar, se encontró un riesgo elevado entre los sujetos con periodontitis, en comparación con los sujetos sin periodontitis. Se notificaron cargas bacterianas más elevadas de patógenos asociados a la periodontitis en sujetos con periodontitis y trastorno bipolar, en comparación con pacientes con periodontitis pero mentalmente sanos. Estos estudios apoyan una posible relación entre el trastorno bipolar y la periodontitis, que justifica nuevas investigaciones futuras.
Esquizofrenia
La literatura existente sobre la relación entre periodontitis y esquizofrenia es escasa. Unos pocos estudios han informado de que los pacientes con esquizofrenia presentan un riesgo elevado de periodontitis y un riesgo aún mayor para los que consumen antipsicóticos. El cortisol, comúnmente implicado en la periodontitis, se ha descartado ya que los niveles eran más bajos entre los pacientes con esquizofrenia en comparación con los sanos. Curiosamente, se ha informado de que el alelo D del gen de la enzima convertidora de angiotensina es un factor protector contra la esquizofrenia y la periodontitis, y puede resultar ser una conexión biológica. Además, se ha sugerido que el papel del microbioma orofaríngeo, el microbioma salival y la periodontitis están potencialmente asociados con la esquizofrenia, y que la periodontitis refuerza el papel de la inflamación en la fisiopatología de la esquizofrenia. Además, la saliva es un fluido corporal de interés diagnóstico para varias afecciones, y puede ser útil también en el diagnóstico de la esquizofrenia. Sin embargo, las pruebas actuales siguen siendo limitadas.
Trastornos de la conducta alimentaria (TCA)
Los trastornos de la conducta alimentaria son enfermedades psiquiátricas graves con una morbilidad y mortalidad considerables, que causan alteraciones significativas en la salud somática y el funcionamiento psicosocial. Las investigaciones sobre los efectos somáticos de los trastornos alimentarios indican que afectan a todos los sistemas corporales e incluyen trastornos cuya gravedad varía desde deficiencias vitamínicas hasta desequilibrios electrolíticos e hipoglucemias potencialmente mortales. A nivel internacional, las organizaciones profesionales de trastornos alimentarios, psiquiatría, otras especialidades médicas y organismos gubernamentales han traducido los hallazgos de la investigación médica en directrices de detección y tratamiento para el personal sanitario. Aunque las directrices de cribado y tratamiento para muchas secuelas incluyen especificaciones como pruebas de laboratorio, signos físicos observables e intervenciones terapéuticas, las directrices relacionadas con la salud bucodental son notablemente escasas o están ausentes en muchas de ellas.
A menudo, la única mención a la salud bucodental es el reconocimiento de que los vómitos autoinducidos pueden causar erosión dental y la recomendación a los profesionales que tratan a personas con trastornos alimentarios de remitir estos pacientes para una evaluación del estado de la salud bucodental.
La escasez de orientaciones sobre la relación entre la salud bucodental y los trastornos alimentarios implica que las enfermedades no se tratan hasta que el impacto es grave. Un beneficio significativo de la intervención temprana es que reduce el tiempo de enfermedad no tratada, lo que se asocia a resultados más positivos.
Trastorno obsesivo compulsivo
El Trastorno Obsesivo Compulsivo (TOC) puede afectar la salud oral de diversas maneras, tanto por la propia naturaleza de las obsesiones y compulsiones como por las consecuencias de los comportamientos asociados. Las personas con TOC pueden experimentar tanto problemas por el descuido de la higiene bucal debido a sus obsesiones, como por comportamientos compulsivos que dañan los dientes y tejidos orales. Algunas personas con TOC pueden proceder a un cepillado compulsivo inadecuado que origina abrasiones en el esmalte y, a veces, lesiones mucosas. La onicofagia es un comportamiento compulsivo común en personas con TOC. Morderse las uñas de forma repetida puede causar daños en los dientes, como desgaste del esmalte, fracturas y problemas en la articulación temporomandibular. La ansiedad y el estrés asociados con el TOC pueden desencadenar bruxismo. Algunos pacientes con TOC pueden morderse los labios o las mejillas de forma compulsiva, causando úlceras y lesiones importantes.